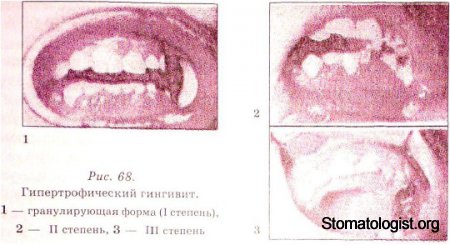
Гипертрофический гингивит — хронический пролифератив-
ый процесс, который сопровождается разрастанием волокнистых
элементов соединительнотканной основы десен и пролиферацией
базального слоя эпителия (рис. 68).
Патогенез. В патогенезе этой формы гингивита важную роль
играют гормональные расстройства.
Патоморфологические изменения при хроническом гипертрофическом
гингивите характерны для эпителиального покрова
десен: вегетация эпителия с пикнозом ядер, вакуольная дистрофия
цитоплазмы шиповидных клеток, нарушение ороговения,
неравномерное распределение гликогена. Одновременно в строме
десен возникают признаки отека, разрыхление волокон, повышение
васкуляризации, костровая плазморрагия стенок сосудов.
Кровеносные сосуды полнокровны, с расширенным просветом.
Эндотелий отекший, с признаками пролиферации. Наблюдается
расширение венозного звена микроциркуляторного русла, инфильтрация
лимфоидных и плазматических клеток вокруг сосудов.
Отмечается накопление тканевых базофилов с дегрануляцией и
метахромазией стромы. В глубоких отделах десневых сосочков
умеренный фиброз стромы. Кроме того, обнаруживается лейкоцитарная
инфильтрация. При фиброзной форме гипертрофического
гингивита наблюдается значительное разрыхление коллаге-
новых волокон.
Клиника. Дети жалуются на боль, зуд десен, их кровоточивость,
запах изо рта. У большинства детей гиперплазия десен
возникает в пубертатный период, поэтому гипертрофический гингивит
имеет генерализованный характер с неравномерным про-
лиферативным воспалением в разных участках челюсти. Гиперплазия
десен в участке фронтальных зубов верхней и нижней челюстей
наиболее часто возникает при наличии раздражающих
факторов — тесное расположение зубов, аномальное прикреплений
мягких тканей и т.п. Гипертрофический гингивит не имеет
острого течения.
В клинике гипертрофического гингивита выделяют две формы:
гранулирующую и фиброзную.
При гранулирующей форме заболевания десневые сосочки и
десневой край гипертрофированы, отечные, гиперемированы, с
цианотическим оттенком. Форма десневых сосочков изменена (закругленная
или неправильная). В зависимости от степени гипертрофии
десневые сосочки увеличены до 1/3-1/2 и более высоты
коронки зуба, нередко достигают режущего края. Вследствие отека
и гиперплазии формируются десневые карманы, поэтому во время
тщательного обследования установить нарушение целости покровных
тканей десневой борозды не удается. Выделяют три степени
пролиферации десен.
К I степени относится гиперплазия десневых сосочков, II —
десневого края, III — альвеолярной зоны десны. Кровоточивость
десен зависит от степени участия экссудативного компонента развития
воспаление, тем не менее может быть значительной вследствие
прикосновения. Пришеечная часть зубов у детей покрыта
налетом, возможно наличие зубного камня. В особенности тяжелые
проявления гипертрофического гингивита наблюдаются у
детей, которые болеют эпилепсией и принимают противосудорож-
ные препараты. Гипертрофия десен наблюдается в них как со
стороны преддверной (вестибулярной), так и со стороны оральной
поверхности, увеличенные в размерах сосочки закрывают
часть коронок зубов.
Важной является ликвидация воспаления, в частности экссу-
дативного процесса. С этой целью удаляют мягкие и твердые зубные
отложения, учат ребенка гигиеническому уходу за полостью
рта с использованием гигиенических средств противовоспалительного
действия. Местно назначают натуральные антибактериальные
препараты (новоиманин, натрия уснинат, сальвин, настой
Календулы, софоры японской), нестероидные противовоспалительные
средства — 0,1% раствор мефенамина натриевой соли, мазь
«Мефенат», средства растительного происхождения (листки шалфея,
цветки ромашки, ромазулан, цветки арники, трава зверобоя
и др.) в виде орошений, аппликаций, инстилляций, полосканий.
После устранения воспалительного отека и кровоточивости
десен используют склерозирующую терапию (мараславин, чистотел,
бефунгин). При гипертрофии I степени предлагают (Т. Ф. Виноградова
и соавт., 1983) электрофорез 5% калия йодида на протяжении
15-20 дней, II-III степени — электрофорез раствора лида-
зы или ронидазы в буферном растворе (рН 5,2) через день; курс
лечения — 15-20 сеансов.
Для регуляции метаболизма тканей пародонта и улучшение
микроциркуляции возможно использование гепарина или его
мази. Целесообразно применить также такие физические методы
лечения, как вакуум-массаж (6-10 процедур через день), дарсонвализацию
(15-20 сеансов), орошение углекислотой.
При гипертрофическом гингивите III — степени, если консервативное
лечение неэффективно, используют деструктивные методы
(криодеструкция, диатермокоагуляция). Тем не менее, в период
морфологической и функциональной гормональной незрелости половых желез у детей эти методы неэффективны. При этом
продолжается гипертрофия десен, возможные более глубокие поражения
пародонта.
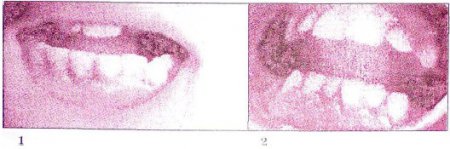
Язвенный (язвенно-некротический) гингивит характеризуется
воспалением десен с преобладанием альтеративного компонента,
нарушением целости тканей, их некрозом (рис. 69). Наблюдается
реже, чем другие формы гингивита.
Острый язвенный гингивит.
1 — легкая степень, 2 — средняя степень
Этиология. В этиологии заболевания определенную роль играет
микрофлора полости рта — грамотрицательные бактерии, фузобак-
терии, зубная спирохета. Возникновению заболевания способствует
гиповитаминоз аскорбиновой кислоты, снижение реактивности организма
ребенка вследствие перенесенной острой респираторной вирусной
инфекции, снижение местного иммунитета полости рта, наличие
травмирующих факторов, несоблюдение гигиены полости рта.
Бактериальные антигены приводят к иммунному поражению десен
по типу феномена Артюса, вследствие чего нарушается микроциркуляция,
усиливается тромбообразование, возникает некроз. Глубокому
некрозу тканей способствует проникновение фузоспириляр-
ной инфекции к соединительно-тканной основе десны.
Одной из основных задач местного лечения является механическое
удаление некротизированных тканей. Для этого используют
аппликации протеолитических ферментов (трипсин, химот-
рипсин, террилитин, ируксол), которые обладают некролитическим
и муколитическим действием и способствуют более легкому
удалению этих тканей.
Во время чистки зубов и межзубных промежутков от налета
нужно использовать группу окислителей — препаратов, которые
образуют активный атом кислорода и создают неблагоприятные
условия для развития анаэробной инфекции (растворы перекиси
водорода, калия перманганата).
Для обработки пораженных тканей после снятия налета широко
используют производные нитрофурана (фурациллин, фура-
гин), антибактериальные препараты широкого спектра действия
(метронидазол, трихомонацид и др.).
После очищения язвенной поверхности от некротических масс,
фибрина, нужно применять кератопластические средства (аевит,
каротолин, ретинол, масло шиповника, солкосерил, винилин),
красители (метиленовый синий и др.).
Профилактика. Своевременная санация полости рта, гигиенический
уход за ней, ликвидация аномального прикуса, закаливание
организма.