С точки зрения кардиоанестезиологии большую значимость имеет не столько анатомическая характеристика порока, сколько патофизиологические сдвиги в организме, сопровождающие ту или иную патологию сердца. Важно учитывать, что такие сдвиги вначале носят приспособительный, адаптационный характер, постепенно теряя целесообразность вследствие развития вторичных нарушений гемодинамики. С этих позиций большую практическую значимость имеет классификация, которую приводят В.И. Бураковский и А.В. Иваницкий (1982). В ней первое место занимает патофизиологический аспект гемодинамики при врожденных пороках сердца.
Первичные нарушения гемодинамики.
I. Гиперволемия малого круга кровообращения с перегрузкой: 1) правого желудочка сердца (дефект межпредсердной перегородки, аномальный дренаж легочных вен); 2) левого желудочка (открытый артериальный проток, дефект аортолегочной перегородки); 3) обоих желудочков (дефект межжелудочковой перегородки, транспозиция магистральных сосудов).
II. Затруднение выброса крови из полостей сердца: 1) из правого желудочка (различные формы сужения выводного тракта правого желудочка и легочной артерии); 2) из левого желудочка (различные формы сужения выводного тракта левого желудочка и аорты).
III. Препятствие наполнению желудочков сердца (врожденные сужения атриовентрикулярных отверстий).
IV. Врожденная клапанная недостаточность, обусловливающая увеличение ударного объема соответствующего желудочка.
V. Гиповолемия малого круга кровообращения с одновременным увеличением минутного объема в большом круге кровообращения, обусловленным ранним сбросом венозной крови в большой круг (тетрада Фалло, некоторые формы транспозиции магистральных сосудов и т.д.).
VI. Смешивание венозной крови с артериальной при равных примерно минутных объемах большого и малого круга кровообращения (общее предсердие, некоторые формы транспозиции магистральных сосудов).
VII. Выброс всей венозной крови в большой круг кровообращения с экстракардиальными механизмами компенсаций (общий артериальный ствол).
Вторичные нарушения гемодинамики. В основе этих нарушении лежат вторичные патологические процессы, развивающиеся в сосудах малого круга кровообращения или в миокарде:
I. Увеличение минутного объема крови большого круга кровообращения как следствие постоянного сброса венозной крови в артериальную систему. Эти нарушения гемодинамики характерны для развития выраженного склероза сосудов малого круга кровообращения (вторичной легочной гипертонии), при дефектах перегородок сердца, открытом артериальном протоке, аортолегочном свище.
II. Различные формы декомпенсации сердечной деятельности.
III. Артериальная гипертония в сосудах верхнего отдела туловища и гипотония в нижних его отделах при коарктации аорты.
Анестезиологические концепции. Главная особенность медикаментозной подготовки больных с врожденными пороками сердца определяется тем, что основной контингент составляют дети разного возраста. Специфика работы анестезиолога подчинена основным положениям педиатрической анестезиологии, начиная с периода психологической подготовки больного к предстоящей операции. Для медикаментозной подготовки к операции в настоящее время используют препараты следующих групп.
Снотворные. В детской практике применяют фенобарбитал, барбамил и нитрозепам. Маленькие дети обычно хорошо спят накануне операции, и назначать им снотворные не требуется. На ночь накануне операции снотворные дают главным образом детям препубертатного и пубертатного о возраста, как правило, в таблетированной форме. Можно применить снотворные в виде суппозиториев.
Транквилизирующие средства. В последние годы отдают предпочтение диазепаму. Чаще назначают его в дозе 0,1 мг/кг внутримышечно за 40 мин до индукции. За 2 ч до операции ребенок получает этот препарат внутрь в аналогичной дозе [Bland J., Williams С., 1979].
Нейролептики и нейроплегики. В педиатрической практике широко используют дипразин, супрастин и дроперидол. Дипразин оказывает отчетливое антигистаминное, бронхолитическое и седативное действие, потенцирует эффект анальгетиков и анестетиков. Часто его применяют в сочетании с атропином и промедолом за 40—45 мин до операции. Дроперидол обычно назначают в сочетании с фентанилом (таламонал) и атропином.
Анальгетики. Во многих центрах за рубежом предпочтение отдают применению в премедикации морфина с атропином или скополамином. Так, детям до 1 года за 45 мин до операции вводят внутримышечно морфин (0,2 мг/кг) и скополамин (0,01 мг/кг) или атропин (0,02 мг/кг). В нашей стране для премедикации у детей предпочтение отдают промедолу в сочетании с атропином или метацином. Промедол в меньшей степени, чем морфин, угнетает дыхание, вызывает тошноту и рвоту, хорошо потенцирует седативный и транквилизирующий эффект диазепама.
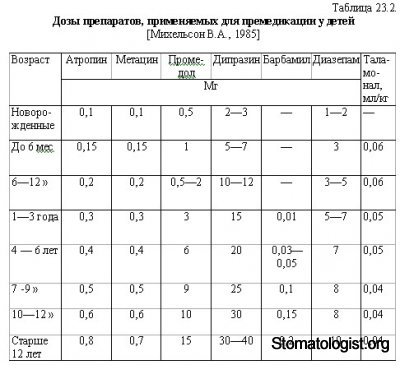
В табл. 23.2 приведены дозы препаратов, используемых с целью премедикации в педиатрической практике.
В последние годы у детей для премедикации широко применяют кетамин. Однако внутримышечное введение этого препарата перед операцией по клиническому эффекту трудно назвать премедикацией. По существу это вводная анестезия (сознание утрачивается), хотя недостаточно адекватная для начала хирургического вмешательства на сердце.
В.А. Михельсон (1985) указывает, что премедикация кетамином и атропином дает достаточно выраженный седативный и анальгетический эффект, однако нежелательными проявлениями такой медикаментозной подготовки служат тахикардия, гипертензия и гипертонус. Более выгодно сочетать кетамин с дроперидолом или диазепамом.
Наиболее приемлема следующая схема премедикации у детей: атропин (0,020,03 мг/кг), кетамин (2—5 мг/кг) и диазепам (0,1—0,2 мг/кг) или дроперидол (0,1 мг/кг).
Начало вводной анестезии в практическом отношении может зависеть от состояния психических и моторных реакций ребенка. Большое значение имеет предоперационный контакт анестезиолога с ребенком. Общение с ним в палате позволяет в определенной мере прогнозировать реакцию при поступлении его в операционную. Если ребенок легко возбудим, мало контактен, капризен, то можно заранее предвидеть, что после стандартной премедикации на операционном столе он будет проявлять негативизм, беспокойство, двигательное возбуждение. Индукцию, как правило, начинают в палате с внутримышечного введения кетамина, диазепама и атропина. Следует отметить, что утрата сознания наступает быстро, поэтому при доставке в операционную ребенка должен сопровождать анестезиолог или опытная сестраанестезист, готовые к про ведению ИВЛ.