
Перстневидный хрящ (cartilago cncoidea) имеет форму перстня, суженная часть которого расположена кпереди, а расширенная кзади, Он расположен ниже щито&идного хряща и хорошо определяется при пальпации, Щитовидный и перстневидный хрящи спереди соединены между собой конусовидной мембраной (lig. cricothyroideum), которая является важным анатомическим ориентиром при операции крикотиреоидотомии или пункции этой мембраны. Мембрана находится близко под кожей, легко пальпируется, менее васкуляризована, чем трахея. Ее средние размеры составляют 0,9 X 3 см. Крикотиреоидотомию или пункцию мембраны производят только по экстренным показаниям, в случаях угрожающей асфиксии изза частичной или полной обструкции дыхательных путей на уровне голосовой щели и выше нее, при невозможности интубации трахеи. При правильно проведенной крикотиреоидотомии повреждение щитовидной железы и сосудов шеи исключается. Методика крикотиреоидотомии заключается в поперечном рассечении кожи на протяжении около 1,5 см строго над мембраной, отслоении подкожной жировой клетчатки, поперечном рассечении самой мембраны и введении в отверстие трубки с внутренним диаметром не менее 4—5 мм. Данный диаметр трубки достаточен для спонтанного дыхания. Пункция крикотиреоидной мембраны иглой меньшего диаметра с насаженным пластмассовым катетером не приводит к восстановлению адекватного спонтанного дыхания, но позволяет обеспечить трансларингеальную струйную вентиляцию легких путем подачи кислорода и сохранить жизнь больного на период, пока не будет завершена интубация. Рассечение и пункцию крикотиреоидной мембраны не рекомендуется применять у маленьких детей [Stauffer J L , 1986]
Черпаловидный хрящ (cartilafo arytenoidea) парный, имеет вид трехсторонней пирамиды. С черпаловидным хрящом соединяются мышцы гортани, к его голосовому отростку прикрепляются голосовая связка и голосовая мышца Сокращение перстнещитовидной и перстнечерпаловидной мышц приводит к ларингоспазму. При сокращении перстнещитовидной мышцы, пахо синейся на передней поверхности гортани, задняя часть перстневидного хряща отходит кзади. К задневерхней поверхности перстневидного хряща плотно примыкают два черпаловидных хряща. При отведении этих хрящей происходит замыкание связок. Латеральная перстнечерпаловидная мышца ротирует голосовой отросток черпаловидного хряща к средней линии, приводя к закрытию заднего отдела голосовой щели. Повреждение черпаловидного хряща может возникнуть в результате травмы его клинком ларингоскопа при интубации трахеи в момент приподнимания надгортанника вместе с голосовой щелью. Голосовые отростки черпаловидных хрящей могут быть повреждены при насильственной интубации трубкой большего размера.
Трахея и бронхи. Трахея — эластичная трубка, стенки которой состоят из хрящевых колец. Она является продолжением гортани и простирается до места деления на два главных бронха. У новорожденного емкость трахеи и бронхов является относительно большой по сравнению с размерами тела. Длина трахеи при рождении составляет 4 см, у взрослых — от 9 до 15 см. Ее поперечный диаметр несколько больше переднезаднего. У новорожденного поперечный диаметр трахеи равен 5 мм, а у взрослых — в среднем 15 мм.
Трахея может несколько менять свою форму и превращаться в цилиндр при интубации. Вытянутая в цилиндр трахея у мужчин достигает диаметра 16— 23 мм, у женщин — 13—16 мм. У взрослого мужчины расстояние от резцов до голосовых связок составляет в среднем 13 см, от резцов до бифуркации трахеи — 26 см. Указанные расстояния варьируют, поэтому желательно в каждом случае примерять эндотрахеальную трубку. Для этого трубку размещают рядом с головой пациента, руководствуясь естественной кривизной и длиной трахеи. Кончик трубки должен располагаться на уровне яремной ямки, что соответству-ет середине длины трахеи. Следующими ориентирами являются угол нижней челюсти и угол рта. Измеренное расстояние от угла рта до яремной ямки соответствует расстоянию от резцов до середины трахеи. У взрослых трахея распо-лагается на уровне Cvi — TV, а бифуркация трахеи — на уровне остистого отро-стка TIV.
У новорожденных главные бронхи отходят от трахеи почти под одинаковым углом. У взрослых правый главный бронх отходит от трахеи более вертикально, чем левый, образуя угол около 25°. Левый главный бронх образует с трахеей угол около 45°. Длина правого главного бронха у взрослого составляет примерно 2,5 см, а диаметр — 1,8 см. Левый главный бронх уже и длиннее правого. Длина его 5 см, диаметр 1,6 см. Таким образом, частое проведение интубационной трубки в правый главный бронх объясняется анатомическим строением трахеобронхиального дерева.
Причинами затруднений при назотрахеальной и оротрахеальной интубации в связи с анатомическими особенностями могут быть обструкция носовых ходов, дефекты носовой перегородки, анкилоз височнонижнечелюстного сустава, шатающиеся зубы, микрогнатия, переломы нижней челюсти, увеличенные миндалины, органические изменения надгортанника, эпиглоттит, круп, отек гортани, рак гортани, анкилозирующий спондилит, ревматоидный артрит и переломы шейного отдела позвоночника, короткая («бычья») шея, рубцовые контрактуры шеи. Кроме того, интубация может оказаться крайне трудной при несоблюдении правил положения головы и шеи больного с точным выравниванием по средней линии анатомических структур, при проведении ее во внебольничных условиях, при окклюзии дыхательных путей кровью, рвотными массами или другим инородным телом. Вследствие подвижности гортани надавливание на нее пальцами может облегчить проведение интубации. При невозможности интубации или непроходимости верхних дыхательных путей может быть проведена пункция трахеи на уровне 1го и 2го колец трахеи. Иглу при этом направляют каудально в просвет трахеи под углом 45°. Транстрахеальная и трансларингеальная струйная высокочастотная вентиляция обеспечивает поддержание адекватного газообмена в течение 30 мин и более [Stauffer J. L., 1986].
При проведении трахеостомии следует помнить о возможности повреждения яремных вен и даже воздушной эмболии легочной артерии, трудно останавливаемом кровотечении из окружающих вен и артерий. Высокая трахеостома на уровне 1—2го кольца трахеи нарушает функцию гортани.
Остовом трахеи и главных бронхов являются дугообразные хрящи, занимающие более 2/3 окружности. Задние концы этих хрящей соединяются при помощи фиброзных связок, образующих заднюю поверхность трахеи и главных бронхов. Число хрящей трахеи 16—20, правого бронха — 6—8, левого — 9—12.
Трахеобронхиальное дерево, т.е. трахея и все бронхи, начиная от главных и кончая конечными бронхиолами, имеет уникальное строение. Правый главный бронх дает три ветви, левый — две (соответственно долям легких). Вступая в вещество легкого, долевые бронхи отдают ряд более мелких, третичных бронхов, называемых сегментарными. Последние в свою очередь делятся на более мелкие бронхи 4го и последующих порядков.
Согласно модели легких Е.R. Weibel (1963), подробно изучавшего строение одного легкого, существует 16 порядков деления бронхов. К сегментарным бронхам относятся бронхи 4—10го порядка. Все последующие бронхи являются конечными бронхиолами. Поскольку в дальнейшем каждый бронх делится на два, после 16го деления общее количество бронхов равно 65536. Е.R. Weibel указывает размеры бронха каждого порядка деления. Диаметр сегментарных бронхов равен 4,5—1,3 мм, а конечных бронхиол — 1—0,6 мм. Однако другие авторы указывают, что деление бронхов не носит столь регулярного характера и достигает 25 порядков [Horsfield K., Gumming G., 1968]. Диаметр конечных Оронхиол составляет 0,3—0,5 мм [Привес М.Г. и др., 1985]. В конечных бронхиолах нет хрящей и желез, но их стенка выстлана мерцательным эпителием. Раздваиваясь, конечные бронхиолы образуют несколько порядков дыхательных бронхиол, являющихся частью дыхательного аппарата легких.
Дыхательные бронхиолы имеют такой же диаметр, как и конечные, но отличаются тем, что не имеют мерцательного эпителия и на их стенках появляются альвеолы. Длина дыхательной бронхиолы колеблется от 1 до 0,5 мм. Большинство дыхательных бронхиол разветвляется на альвеолярные ходы, в которых вся стенка занята альвеолами. Альвеолярные ходы заканчиваются альвеолярными мешочками. Последние почти не отличаются по структуре от альвеолярных ходов, за исключением того, что завершаются конечными альвеолами и поэтому далее не разветвляются. Диаметр альвеолярных ходов и мешочков 150—400 мкм у детей и 200—600 мкм у взрослых. Длина альвеолярных ходов и мешочков приблизительно 0,7—1 мм. Поскольку практически невозможно разграничить дыхательные бронхиолы и альвеолярные ходы 2—3го порядка, все бронхиолы и альвеолярные ходы этих трех порядков названы дыхательными воздухоносными путями [МКРЗ, 1977].
Вне легких стенка бронхов состоит из хрящевых полуколец. В сегментарных бронхах, бронхах 4го и последующих порядков хрящи не имеют формы полуколец и распадаются на отдельные пластинки. Мышечные волокна расположены циркулярно по отношению к хрящам. У мест деления бронхов мышечные волокна могут сузить или полностью закрыть вход в тот или иной бронх [Синельников Р.Д., 1973; Привес М.Г. и др., 1985].
Альвеолы представляют собой тонкостенные пузырьки — внешние карманы альвеолярных ходов, альвеолярных мешочков и дыхательных бронхиол. Стенки альвеол окутаны густой сетью капилляров, обеспечивающих газообмен. Диаметр альвеолы у взрослых равен 200—300 мкм, у новорожденных— 150 мкм. Дыхательные бронхиолы, альвеолярные ходы и альвеолярные мешочки с альвеолами, происходящие от одной конечной бронхиолы, образуют анатомофункциональную единицу легкого, называемую первичной легочной долькой.
Легкие (pulmones) — орган, окруженный плевральными мешками, занимает большую часть грудной полости. Каждое легкое (правое и левое) имеет форму усеченного конуса. Верхушка его (apex pulmonis) выступает на 3—4 см выше I ребра или на 2—3 см выше ключицы спереди, сзади доходит до уровня VII шейного позвонка. Основание легкого (basis pulmonis) покоится на диафрагме. Правое легкое несколько больше, короче и шире левого. Правый купол диафрагмы стоит выше левого. Легкие состоят из долей: правое — из трех, левое — из двух. Согласно Международной анатомической номенклатуре, в правом и левом легких различают по 10 сегментов. Полное расправление легких у новорожденных происходит в течение нескольких дней или недель. Анатомический объем легких — это общий объем легких, включая воздух, ткани и кровь. Он делится на две части — паренхиматозную и непаренхиматозную.
Е.R. Weibel (1963) предложил называть паренхимой легкого «дыхательную часть, содержащую альвеолы, альвеолярные капилляры, альвеолярные ходы, мешочки и нежную ткань, принимающую участие в формировании межальвеолярных перегородок». Непаренхиматозная часть состоит из проводящих воздушных путей, проводящих кровеносных сосудов, междолевых перегородок, перибронхиальных и периваскулярных пространств и плевры. Поданным МКРЗ, паренхимой называют легочную ткань с кровью легочных капилляров, бронхиальным деревом и связанными с ним лимфатическими узлами.
По выполняемым функциям легкие можно разделить на две основные части — проводящую (т.е. бронхиальное дерево), обеспечивающую подачу воздуха в альвеолы и выведение его наружу, и дыхательную (дыхательные бронхиолы, альвеолы, альвеолярные ходы и альвеолярные мешочки), где происходит газообмен между воздухом и кровью [МКРЗ, 1977]. Общее количество ацинусов в легких достигает 30 000, а альвеол — сотни миллионов, Дыхательная альвеолярная поверхность легких взрослого человека составляет приблизительно 90 м2, уменьшается при выдохе и увеличивается при вдохе и дыхании с положительным давлением в конце выдоха (ПДКВ). Альвеолокапиллярная мембрана состоит из нескольких слокв: альвеолярных клеток, базальной мембраны, капиллярной базальной мембраны и эндотелиальных клеток капилляра. Ее толщина равна примерно 0,36—2,5 мкм.
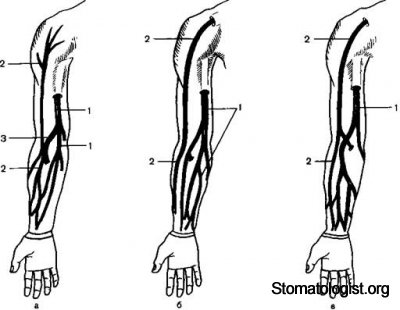
Варианты расположения подкожных вен верхней конечности (а—в).
1 — медиальная подкожная вена руки, 2 — латеральная подкожная вена руки, 3 — промежуточная вена
Пространство между плевральными мешками называется средостением. Оно делится условной плоскостью на переднее и заднее средостение. В переднем средостении находятся вилочковая железа, сердце с околосердечной сумкой, крупные сосуды сердца, диафрагмальные нервы и сосуды. В заднем средостении располагаются трахея, пищевод, аорта, непарная и полунепарная вены, блуждающие нервы, симпатические чревные нервы и грудной лимфатический проток [Синельников Р.Д., 1973].
Сосуды и сердце. Обязательным условием современной многокомпонентной анестезии и реанимации является внутривенное введение быстродействующих лекарственных веществ и инфузионных растворов. Анестезиологиреаниматологи в своей практике широко используют как периферические, так и центральные вены. Наиболее распространенной методикой при анестезии является пункция или катетеризация поверхностных вен верхней конечности.
Поверхностные вены развиты сильнее на тыле кисты, чем на ладонной поверхности. Наибольшее значение имеет система медиальной и латеральной подкожных вен руки. Обе указанные вены начинаются от венозных сплетений кисти и сообщаются между собой. Медиальная подкожная вена проходит по внутренней поверхности верхней конечности, а латеральная — по наружной. Могут наблюдаться различные варианты их анатомического расположения.
Медиальная подкожная вена руки (v. basilica) является непосредственным продолжением IV тыльной пястной вены (рис. 5.8). Начавшись на тыле кисти, она направляется вверх по тыльной поверхности предплечья, затем постепенно переходит на его ладонную поверхность, по медиальному краю которого достигает локтевого сгиба. Нередко на предплечье медиальная подкожная вена представлена в виде двух ветвей. В локтевом сгибе вена принимает промежуточную вену локтя. Увеличившись в калибре, медиальная подкожная вена проходит вдоль медиального края двуглавой мышцы плеча примерно до середины верхней части плеча (рис. 5.9), где проникает под фасцию плеча. Далее вена продолжается вдоль медиального края плечевой артерии и, достигнув подмышечной области, становится подмышечной веной. В отличие от латеральной подкожной вены руки медиальная не имеет резких изгибов клапанов и поэтому может быть использована для установки центрального венозного катетера [Роузен М. и др., 1986].
Латеральная подкожная вена руки (v. cephalica) является непосредственным продолжением I тыльной пястной вены (рис. 5.10), которая, перейдя на предплечье, становится латеральной подкожной веной руки. Направляясь вверх, она огибает лучезапястный сустав и следует сначала по латеральной части предплечья. На границе нижней и средней трети предплечья она переходит на его переднюю (ладонную) поверхность, достигая локтевого сгиба. Здесь эта вена соединяется с медиальной подкожной веной руки через промежуточную вену локтя (см. рис. 5.10). Затем вена переходит на плечо и вдоль латеральной поверхности двуглавой мышцы плеча направляется вверх к нижней границе большой грудной мышцы. Здесь она круто поворачивает вглубь, прободает ключичногрудинную фасцию, проходит снизу от ключицы и впадает в подмышечную вену, образуя в этом месте почти прямой угол, что является препятствием к введению центрального венозного катетера. Также могут быть анатомические варианты. Латеральная подкожная вена руки может впадать не в подмышечную, а в наружную яремную вену или делиться на вены меньшего диаметра. Одна из вен может впадать в наружную яремную, а другая в подмышечную вену. Около места впадения, как правило, имеются клапаны, затрудняющие проведение катетера.
Промежуточная вена локтя (v. intermedia cubiti) начинается от латеральной подкожной вены руки в верхней трети предплечья, направляется снизу вверх и медиально, косо пересекает локтевую ямку и над локтевым сгибом впадают в медияльную подкожную вену руки. Иногда промежуточная вена локтя имеет не один, а два или три ствола. В нее впадают подкожные вены передней поверхности предплечья, иногда непостоянно встречающаяся срединная вена предплечья (см. рис. 5.10).
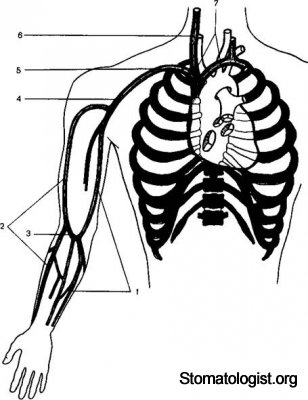
Система поверхностных вен верхней конечности
1 — медиальная подкожная вена руки, 2 — латеральная подкож ная вена руки, 3 — промежуточная вена локтя, 4 — подмышечная вена, 5 — подключичная вена, 6 — внутренняя яремная вена, 7 — плечеголовная вена.



Спасибо за интересную информацию о клинической анатомии в анестезиологии и реаниматологии! Очень полезные материалы, особенно для тех, кто хочет углубить свои знания в этой важной области.