Электроакупунктурная аналгезия (ЭАПА) представляет собой физический (электрический) метод воздействия на определенные биологически активные корпоральные и аурикулярные точки с целью достижения аналгезии в соответствующей зоне тела, подлежащей хирургическому вмешательству или устранению болевого синдрома.
ЭАПА является разновидностью древнего метода классической акупунктуры (АП), появившегося в Китае более 4000 лет назад и широко применявшегося при лечении разнообразных заболеваний. Первая успешная попытка применения АП для обезболивания при хирургических операциях была сделана также в Китае в 50х годах нашего века, а затем этот метод стал широко распространяться во многих странах, в том числе и в нашей стране. Этому способствовали интенсивные экспериментальноклинические исследования механизма акупунктурной аналгезии, явившиеся основой научного понимания этого метода, ранее причислявшегося к разряду оккультных, полумистических.
В рамках настоящего руководства могут быть рассмотрены только основные принципы и место этого метода в современной анестезиологии и интенсивной юрапии. Специальные методические аспекты, связанные со сложной топографией точек АП, объединяемых в функциональные группы двух типов — меридианы (каналы) и внемеридианные акупунктурные системы, освещены в самостоятельных руководствах, многие из которых вышли в нашей стране [Таосева Д.М., 1979; Дуринян Р.А., 1982; Цибуляк В.Н., 1985; Староверов А.Т., Барашков Г.Н., 1985, и др.], а также многочисленных статьях, среди которых наиболее значительны работы сотрудников Института рефлексотерапии РАМН.
Под меридианами понимают не имеющие анатомического субстрата «каналы» связи структур ЦНС с внутренними органами и поверхностью кожи, проецирующиеся в области биологически активных точек. Идентифицировано 12 парных и 2 непарных меридиана, имеющих как внутренний, так и наружный ход, проецирующийся на поверхность кожи. Наиболее широко в рефлексоюрапии используются 14 каналов Все меридианы связаны между собой в единую систему. Научного объяснения анатомической и функциональной сущности каналов не существует, хотя эмпирически получены несомненные доказательства значения биологически активных точек в лечении боли и ряда патологических состояний, распознавании заболеваний внутренних органов, приводящих к изменению электрических характеристик точек. Предполагают, что каналы являются проводниками энергии, а соответствующие биологически активные точки отражают функциональное состояние канала и позволяют эффективно воздействовать на это состояние.
Внемеридианные акупунктурные системы — это группы акупунктурных точек, соответствующих внутренним органам и локализующихся в определенных областях кожи и слизистых оболочек. Наиболее изучена и широко используется в практической медицине (в том числе в анестезиологии) система биологически активных точек уха, лежащая в основе аурикулорефлексотерапии.
В анестезиологическом аспекте наибольший интерес представляет возможность эффективной аналгезии путем раздражения биологически активных точек. В настоящее время можно считать доказанным, что стимуляция точек АП приводит к активации эндогенной антиноцицептивной системы, сопровождающейся высвобождением эндогенных опиоидных пептидов (энкефалинов), снижающих порог болевой чувствительности. Как и при центральной ЭА, основную роль в механизме АП играет активизация нейронов периакведуктального серого вещества [Вирабов В.Р., 1986], приводящая к резкому возрастанию уровня бетаэндорфина в плазме и цереброспинальной жидкости. Дополнительным подтверждением эндорфинной природы АПаналгезии является устранение ее антагонистом опиатов налоксоном. Имеются сведения об участии в механизмах акупунктурной и фармакологической аналгезии также других медиаторных систем: дофамин, адрен, холин, ГАМКергических.
Интерес к применению АПаналгезии в анестезиологии продолжает расти, что объясняется большими преимуществами этого метода перед традиционными фармакологическими: полной безопасностью, отсутствием токсичности и аллергизации организма человека, нормализующим воздействием на многие нарушенные функции. В отличие от многих методик центральной ЭА АПаналгезии не свойственны выраженные побочные эффекты, связанные с генерализованным возбуждением ЦНС.
В анестезиологии используют преимущественно электроакупунктурное воздействие, позволяющее освободить врача и обеспечить автоматическую длительную стимуляцию избранных точек. Статистики отечественных и зарубежных авторов по применению ЭАПА насчитывают сотни и даже тысячи наблюдений.
Успех ЭАПА зависит от мастерства специалиста, знания сложной топографической системы биологически активных точек и соблюдения важнейших принципов применения этого метода в анестезиологии. Практическое освоение метода ЭАПА невозможно без подготовки в специализированном отделении рефлексотерапии.
Методика ЭАПА предусматривает обязательную предоперационную подготовку. Она включает психологическую подготовку больного (разъяснение сущности метода) и проведение мероприятий, направленных на выяснение индивидуальной чувствительности больного к АП. О чувствительности индивидуума к AПвоздействию судят по наступлению так называемого эффекта «Тхи» (появление специфических ощущений по ходу меридиана при иглоукалывании в соответствующие точки) или по результатам аналгезимегрии методом Сангайло с помощью прибора ИСЭ01. В последнем случае определяется порог болевого ощущения в ответ на электрокожную стимуляцию. При величине порога более 30 Вт можно ожидать хорошего анальгетического эффекта АП. У людей с более низкими болевыми порогами возможен плохой результат. Предоперационное индивидуальное прогнозирование позволяет предотвратить неудачи ЭАПА и своевременно заменить ее фармакологическим обезболиванием.
Непосредственная подготовка к анестезиологическому пособию проводится для устранения эмоционального стресса по общим правилам с использованием накануне операции снотворных и в день операции преимущественно психотропных средств. По данным некоторых экспериментальных исследований, применение наркотического анальгетика перед АП нецелесообразно, так как блокирует ее обезболивающий эффект.
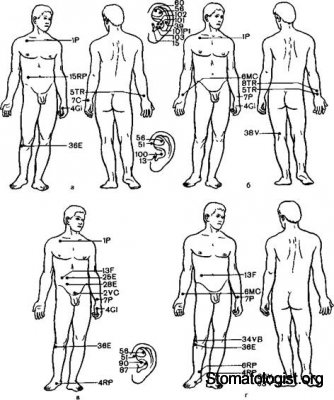
В отношении выбора оптимальных точек для ЭАПА существует множество мнений: блокада меридиана, стимуляция с учетом сегментарной иннервации (в том числе паравертебральная), стимуляция аурикулярных точек в сочетании с корпоральными и др. На рис. 14.4 приведена оптимальная схема аурикулярных и корпоральных точек для АП при операциях на органах грудной и брюшной полостей, рекомендуемая В.Н. Цибуляком (1985). При любом варианте ЭАПА наименее подвержены аналгезии кожа, апоневроз, мышцы и брюшина, что следует иметь в виду, при необходимости подкрепляя ЭАПА фармакологическими средствами на соответствующих этапах операции.
Как и при центральной ЭА, длительная сильная стимуляция игл приводит к адаптации и снижению анальгетического эффекта, поэтому рекомендуют периодически менять режим стимуляции [Трещинский А.И., Басманов С.Н., 1977] или усиливать стимуляцию перед травматичными этапами операции, снижая ее после их завершения [Цибуляк В.Н., 1985].
Для ЭАПА используют наборы игл и аппараты отечественного производства: «Рампа2», «ЭлектроникаЭлита4», «Элита5».
Необходимым условием достижения достаточного анальгетического эффекта к моменту начала оперативного вмешательства является предварительная 2030минутная стимуляция игл.
Режимы воздействия, применяемые разными исследователями, несколько отличаются.
Рекомендуемый режим работы на аппарате «ЭлитаЭлектроника4» [Цибуляк В.Н., 1985] заключается в воздействии на соответствующие точки (см. рис. 14.4) токами силой не более 200 мкА для корпоральных точек и 50 мкА для ахрикулярных с частотой, индивидуально подобранной для каждого больного. Для предотвращения осложнений (электролиз игл, точечный ожог ткани) время воздействия током положительной полярности ограничивается 1 с; длительность юйствия тока отрицательной полярности составляет 50 с. Поскольку при ЭАПА сознание сохраняется, на этапах индукции и операции необходимо сочетать ее е фармакологическими средствами, выключающими сознание. Индукцию осуществляют диазепамом (10—20 мг) и тиопенталнатрием (100—200 мг), после интубации трахеи и перехода на ИВЛ ЭАПА сочетают с ингаляцией смеси закиси азота и кислорода (2:1) и фракционным введением малых доз дроперидола для вегетативной стабилизации, а при недостаточном эффекте и фентанила. Описанная методика обеспечивает полную анестезию без дополнительного применения фентанила примерно у трети больных. У большинства остальных больных достигается хороший или удовлетворительный эффект с сокращением дозы анальгетика. В 8% случаев эффект отсутствует. В связи с этим автор указывает на ограниченные возможности ЭАПА в большой хирургии и необходимость сочетания ее с фармакологическими компонентами.
Рис. 14.4 Расположение точек акупунктурного обезболивания при операциях на сердце и магистральных сосудах (а), легких и органах средостения (б), желу-дочно кишечном тракте (в) печени и желчевыводящих путях (г) (схема) [Цибу-ляк В Н 1985]
Другой вариант методики [Пономаренко Т.П. и др., 1986] связан с использованием параметров, создаваемых аппаратом «Рампа». Стимуляцию начинают за 1520 мин до вводной анестезии низкочастотными (2—3 Гц) импульсами индивидуально подобранной силой тока, увеличивая во время операции частоту следования импульсов до 1015 Гц и силу тока в 3 раза по сравнению с исходной. При абдоминальных операциях используют стимуляцию АПточек дистальных отделов верхних и нижних конечностей (МС 6 и Е 36) и аурикулярных точек (0,28 и 55) После индукции гексеналом и дитилином переходят на указанный выше интраоперационный режим ЭАПА в сочетании с ингаляцией смеси закиси азота и кислорода (4:2 – 5:2), а за 10 мин до конца операции — на исходный режим стимуляции для обеспечения продленной послеоперационной аналгезии. Эти авторы считают нецелесообразным сочетание ЭАПА с применением наркотических анальгетиков, которые препятствуют выбросу эндорфинов, обусловливающих аналитический эффект ЭАПА, и рекомендуют для усиления ее эффекта вводить ненаркотический анальгетик анальгин (2—4 мл 50% раствора). Нейролептик также исключается из схемы анестезии. При использовании этого метода эффективная анестезия достигается у 70% больных.
По данным большинства исследователей, операции в условиях ЭАПА сопровождаются незначительно выраженной реакцией кровообращения и гипофизарнонадпочечниковой системы (АКТГ, кортизол, альдостерон) на операцией ную травму, аналогичной таковой при тех же операциях у больных контроль ной группы (нейтролептаналгезия, атаралгезия).
В отличие от фармакологических методов анестезии ЭАПА не сопровождается депрессией функций ЦНС по данным ЭЭГ которая по своим частотно амплитудным характеристикам остается близкой к исходной [Полуянова Л.А., Зольников С.М., Цибуляк В.Н., 1985] Восстановление всех функций после ЭАПА происходит в более короткие сроки, чем после фармакологической общей анестезии.
Хорошие результаты дает рефлексотерапия в послеоперационном периоде и реаниматологической практике при лечении функциональных расстройств рефлекторной задержки мочеиспускания, кишечной непроходимости, тошноты, рвоты, астматического статуса и др. [Староверов А.Т., Барашков Г.Н., 1985], а также для повышения иммунной реактивности организма за счет увеличения содержания Т и В лимфоцитов в крови [Василенко А.М., Решетняк В.К., 1983]
Таким образом, метод ЭАПА продолжает развиваться и совершенствоваться. Возможности его, вероятно, не исчерпаны. Дальнейшие перспективы применения метода связаны с окончательным познанием механизмов АП анальгезии и на этой основе — с раскрытием еще не выясненных возможностей этого ценного для анестезиологии метода, лишенного многих недостатков фармакологического обезболивания.
Показания ЭАПА, как и ЭА особенно показана тогда, когда нежелательна нагрузка медикаментами (функциональная неполноценность паренхиматозных органов, интоксикации разного рода, угроза аллергических осложнений.
Противопоказания к ЭАПА возникают в случае предоперационного выявления невосприимчивости больного к АП