
Для освоения эндотрахеальной общей анестезии большое значение имеет владение техникой интубации трахеи, требующей знания особенностей анатомического строения лицевого скелета, верхних дыхательных путей и практического опыта в обращении с инструментами для прямой ларингоскопии и принадлежностями для оротрахеальной или назотрахеальной интубации.
Существуют два способа интубации трахеи: 1) Оротрахеальная интубация под контролем прямой ларингоскопии или вслепую; 2) назотрахеальная интубация под контролем прямой ларингоскопии или вслепую. Оротрахеальная интубация под контролем прямой ларингоскопии является в большинстве случаев способом выбора. Назотрахеальная интубация применяется главным образом в челюстнолицевой хирургии и при проведении послеоперационной ИВЛ.
Успешное выполнение интубации трахеи возможно при соблюдении обязательных условий (исключая случаи, когда больной находится в бессознательном состоянии): 1) выключения сознания больного; 2) снижения глоточных и гортанных рефлексов (местная анестезия); 3) обездвиживания больного, релаксации жевательных и шейных мышц введением мышечных релаксантов в дозе, вызывающей апноэ; 4) правильной укладки больного во время манипуляции (классическое положение Джексона, улучшенное положение Джексона)
Методика общей анестезии при интубации трахеи описана в главе 11.
При оротрахеальной интубации с помощью прямой ларингоскопии могут быть использованы два положения:
1) классическое положение Джексона (затылочная часть головы расположена на плоскости операционного стола, голова запрокинута назад, нижняя челюсть выдвинута вперед); образуется прямая линия от верхних резцов по оси гортани и трахеи;
2) улучшенное положение Джексона, когда голова приподнята при помощи плоской подушки или круга из марли.
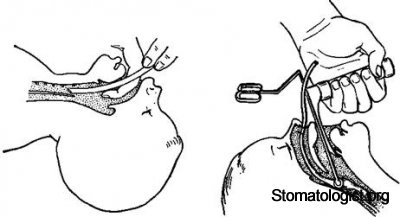
Выполняя прямую ларингоскопию, анестезиолог вводит клинок ларингоскопа по средней линии, оттесняя им язык влево и вверх. Ни в коем случае нельзя использовать клинок ларингоскопа как рычаг. При несоблюдении этого правила возможна травматическая экстракция передних верхних резцов. По мере продвижения прямого клинка ларингоскопа конец его подводят под надгортанник, а затем отжимают последний кверху и приподнимают вместе с корнем языка. Таким образом, свободный край надгортанника захватывают снизу и отжимают клинком ларингоскопа кверху. При использовании изогнутого клинка ларингоскопа конец его подводят не под надгортанник, а лишь к основанию его, чтобы он оставался ниже клинка. Затем ларингоскопом производят движение вперед и вверх. После этих манипуляций открываются голосовая щель и вход в трахею. Правой рукой под контролем зрения вводят эндотрахеальную трубку в голосовую щель и продвигают ее до исчезновения за тлосовыми связками надувной манжетки. Техника интубации трахеи через рот по пальцу показана на рис. 13.1.
Рис. 13.1. Интубация трахеи через рот по пальцу [Михельсон В.А., 1985].
Рис. 13.2. Интубация трахеи через нос под контролем ларингоскопии [Михель-сон В.А., 1985].
О правильности положения эндотрахеальной трубки свидетельствуют: 1) равномерные экскурсии грудной клетки, синхронные с работой респиратора и мешка для ручной вентиляции; 2) аускультации легких, дыхательные шумы, равномерные справа и слева (при глубоком продвижении эндотрахеальная трубка чаще всего попадает в правый главный бронх, поэтому необходимо подтянуть трубку до уровня, когда дыхательные шумы станут равномерно проводиться справа и слева). После того как анестезиолог убедился в правильном положении эндотрахеальной трубки, последнюю надежно фиксируют.
В плане профилактики реакции вегетативной, нервной, сердечнососудистой и дыхательной (кашель) систем в момент интубации трахеи весьма эффективно орошение голосовых связок и гортани растворами местных анестетиков. Опрыскивание растворами местных анестетиков следует производить после подведения клинка ларингоскопа к основанию надгортанника, когда открывается вход в гортань. В качестве местных анестетиков можно использовать 2% раствор лидокаина в общей дозе 5—7 мл. У детей младшего возраста лучше применять 1% раствор лидокаина из расчета 1—1,5 мл на 10 кг массы тела.
Грубой ошибкой является интубация пищевода эндотрахеальной трубкой, форсированные попытки вентиляции приводят к инсуффляции газовой смеси в желудок, что проявляется характерными звуками, вздутием желудка в эпигастральной области, цианозом в результате гипоксии. Необходимо извлечь трубку из желудка, провести гипероксигенацию больного через маску наркозного аппарата и вновь попытаться интубировать трахею стерильной трубкой.
Назотрахеальную интубацию желательно проводить под контролем прямой ларингоскопии. Тщательно подбирают по размеру эндотрахеальную трубку, вводят ее через наружный носовой ход (манипуляцию следует выполнять осторожно во избежание травмы слизистой оболочки носа, травматической аденэктомии и тонзиллэктомии), затем под контролем прямой ларингоскопии подвигают трубку максимально близко в голосовой щели, дистальный конец трубки захватывают браншами щипцов Мейджила и проводят в трахею (рис. 13.2).
Осложнения, связанные с интубацией трахеи. Возникающие при интубации трахеи осложнения можно разделить на:
1) осложнения, вязанные с грубыми травматичными манипуляциями (травматическая экстракция клинком ларингоскопа передних резцов с возможной аспирацией и обструкцией дыхательных путей костным отломком и кровью, вывих нижней челюсти, травма слизистой оболочки рото и гортаноглотки, повреждение голосовых связок и подскладочного пространства эндотрахеальной трубкой большого размера;
2) осложнения, вызванные ошибочным введением эндотрахеальной трубки в пищевод, массивной инсуффляцией газовой смеси в желудок, развитием гипоксии с гиперкапнией и реальной опасностью регургитации с последующей аспирацией желудочного содержимого [Frink E. JL, Pattison В. D., 1989].
Профилактика регургитации заключается в предоперационной декомпрессии желудка. В момент вводной анестезии зонд целесообразно удалить.
Больному, если позволяет его состояние, придают умеренное положение Фаулера. Перед введением сукцинилхолина целесообразно провести прекураризацию тестдозой недеполяризующего миорелаксанта, чтобы исключить мышечные фасцикуляции, неизменно возникающие при применении миорелаксантов деполяризующего действия. После быстрой инъекции деполяризующего миорелаксанта помощник анестезиолога сдавливает пищевод нажатием на перстневидный хрящ сверху вниз (прием Селлика).
Если регургитация всетаки произошла, то принимают все доступные меры по удалению желудочного содержимого из полости глотки и трахеи (через эндотрахеальную трубку) вплоть до трахеобронхоскопии с бронхиальным лаважем теплым 4% раствором натрия гидрокарбоната и введения интрабронхиально бронходилататоров (эуфиллин в дозе 2—3 мг/кг), антибиотиков, глюкокортикоидных гормонов в больших дозах (преднизолон — 3—5 мг/кг, гидрокортизон — 10 мг/кг). Те же лекарственные средства в ударных дозах вводят парентерально.
Развитию аспирационного пневмонита (синдром Мендельсона) препятствуют предоперационное назначение 10—15 мл магния трисиликата и внутривенное введение 200—300 мг циметидина (блокатор Н2гистаминергических рецепторов), которые снижают базальную желудочную секрецию и повышают рН желудочного сока. При рН выше 3,0 тяжелый аспирационный пневмонит не возникает [Wilson M. E. et al., 1988].



Спасибо за информацию о технике интубации трахеи. Очень важно знать, как правильно проводить эту процедуру для спасения жизни пациента.